ПРЕПЯТСТВИЯ ДЫХАНИЮ
Дыхательные пути могут быть закрыты пищей, рвотными массами или другим инородным телом, стеклом и у находящегося без сознания - языком. Ребенок может проглотить инородное тело, которое закроет нижние дыхательные пути; в легком может быть опухоль или пневмония.
Признаки нарушения проходимости дыхательных путей
Шумное затрудненное дыхание.
Неправильное движение груди и живота: грудь втягивается, а живот вздувается.
Синюшность.
Расширение ноздрей.
Образование мягких мест над ключицами.
См. также: Ожоги рта и горла; Проглатывание инородных тел; Открытие дыхательных путей; Потеря сознания.
УДУШЬЕ
Удушье наступает, когда что-либо затрудняет и делает невозможным дыхание. Воздух не достигает легких из-за того, что ему что-то мешает. Это могут быть как инородные тела, так и воздух, полный дыма.
См. также: Удушье от газов.
ЛЕЧЕНИЕ
ВАШИ ЦЕЛИ:
Возобновить подачу воздуха в легкие.
Вызвать помощь.
ЕСЛИ ПОСТРАДАВШИЙ без сознания, проверьте пульс и дыхание и будьте готовы к реанимации. Вызовите помощь.
1. Удалите то, что мешает дыханию, вынесите пострадавшего на свежий воздух.
2. Пострадавший в сознании - все равно следите за ним. Вызовите помощь.
ЕСЛИ ПОСТРАДАВШИЙ ПОДАВИЛСЯ
Инородное тело, попавшее в горло, либо закрывает проход воздуха в горло, либо вызывает спазмы мышц. Взрослый может подавиться плохо пережеванной пищей. Дети любят брать в рот различные предметы, могут подавиться и леденцами.
РАСПОЗНАВАНИЕ
Наблюдается
Затруднение речи и дыхания.
Также это может быть:
Синюшность.
Пострадавший будет указывать руками на горло или хвататься за шею.
ЛЕЧЕНИЕ
ВАША ЦЕЛЬ:
Устранить препятствие дыханию и восстановить нормальное дыхание.
ВЗРОСЛОГО
1. Успокойте пострадавшего. Согните его так, чтобы голова находилась ниже груди.
2. Постучите раз 5 по спине между лопатками.
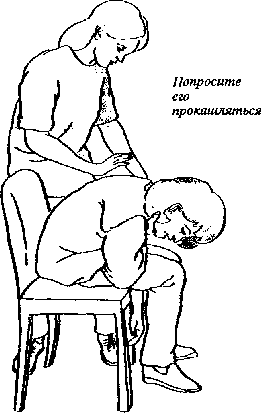
3. Если похлопывание не помогает, попытайтесь надавить на живот.
Резкое надавливание на диафрагму может заставить объект выйти.
ЕСЛИ это не освободит дыхательные пути, попробуйте снова. ЕСЛИ пострадавший теряет сознание, ведите себя, как указано дальше.

РЕБЕНКА

Перегните ребенка через свои колени вниз головой. Похлопайте его между лопаток, но не так сильно, как взрослого. Если это не помогает, надавите на живот, если вы это умеете. Если нет - смотрите искусственное дыхание для детей.
МАЛЕНЬКОГО РЕБЕНКА
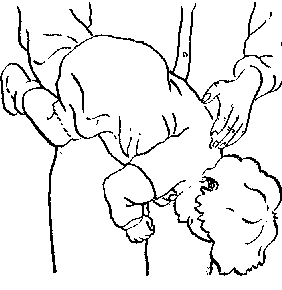
Положите ребенка поперек руки. Похлопайте его между плеч, но не так сильно, как более старшего. Если он потерял сознание, смотрите искусственное дыхание для детей.
ПОСТРАДАВШЕГО, ПОТЕРЯВШЕГО СОЗНАНИЕ
1. Потеря сознания может повлечь спазмы мышц, поэтому проверьте, может ли он дышать. Если нет, поверните его на бок и постучите 5-6 раз между лопатками.
2. Если это не помогло, встаньте на колени и надавите на живот.
Если он не начал дышать, вызовите помощь и начинайте реанимацию.
Если он начал нормально дышать, положите его в наиболее благоприятную позу и вызовите помощь. Проверяйте и записывайте пульс и частоту дыхания каждые 10 минут.
НЕ НАДАВЛИВАЙТЕ на живот!

ПОСТРАДАВШИЙ НА ВОДЕ
Смерть, как правило, в этом случае наступает не от попадания воды в легкие, а от спазма, который останавливает процесс дыхания. Обычно лишь небольшое количество воды попадает в легкие. Вода, которая выливается изо рта пострадавшего, обычно выходит из желудка и должна вылиться сама. Попытки сделать это насильно могут выплеснуть содержимое желудка. Пострадавший на воде может пострадать от холода так же, как и от асфиксии, и его придется лечить от переохлаждения.
Пострадавший всегда должен получить медицинскую помощь. Вода, поступающая в легкие, вызывает раздражение и, даже если пострадавший быстро пришел в себя, отек дыхательных путей ("вторичное утопление"), который может проявиться несколькими часами позже.
См. также: Переохлаждение; Спасение пострадавшего на воде.
ЛЕЧЕНИЕ
ВАШИ ЦЕЛИ:
Предотвратить недостаток кислорода в крови.
Организовать госпитализацию.
1. Если вы несете пострадавшего, держите его голову ниже тела, чтобы сократить риск попадания воды внутрь.
Держите голову склоненной на бок, чтобы вода вытекла изо рта
2. Положите его на одеяло, откройте дыхательные пути, проверьте дыхание и пульс и будьте готовы к реанимации.
НЕ НАДАВЛИВАЙТЕ на живот, если дыхательные пути блокированы
3. Лечите пострадавшего от переохлаждения: снимите мокрую одежду, закройте его теплыми вещами, дайте горячей воды.
4. Госпитализируйте больного, даже если ему стало лучше.
Вода в легких и холод могут увеличить необходимость искусственного дыхания и непрямого массажа сердца, и вам придется это проделать, но медленнее, чем обычно.
УДУШЕНИЯ
Давление на наружную поверхность шеи сдавливает дыхательные пути и закрывает подход воздуха к легким.
При повешении веревка затягивается вокруг шеи и не дает воздуху идти по дыхательным путям.
Удушение может быть исполнено при помощи веревки, полотенца. Может быть перелом шеи.
РАСПОЗНАВАНИЕ
Может быть:
Что-то повязано на шее.
Следы на шее.
Частое неровное дыхание, посинение кожи.
Изменение в лице, проступившие вены, маленькие красные точки на лице или на белках глаз.
См. также: Повреждения позвоночника.
ЛЕЧЕНИЕ
ВАШИ ЦЕЛИ:
Восстановить нормальное дыхание.
Организовать госпитализацию.
1. Быстро уберите все с шеи пострадавшего. Если тело висит, поддержите его.

2. Если пострадавший без сознания, проверьте его пульс и дыхание и будьте готовы к реанимации. Положите его в благоприятную позу. Поворачивайте голову очень осторожно, если возможна травма
3. Вызовите помощь.
НЕ УНИЧТОЖАЙТЕ никакие улики (например, узлы). Они могут понадобиться милиции.