Кроме покалывания в боку, сухого кашля, расстройства дыхания, хорошо заметных у ребенка старшего
возраста и у подростка, но трудно определяемых также у" маленького ребенка, признаками плеврита являются симптомы болезни, вызвавшей его.
Что следует предпринять
Необходимо сделать рентгеновский снимок, чтобы
определить серьезность заболевания и следить за его
развитием.
Не откладывая, покажите ребенка врачу.
ПНЕВМОНИЯ КРУПОЗНАЯ
Заболевание легких, которое представляет собой воспаление доли или целого легкого. Причиной болезни является пневмококк. Крупозная пневмония не встречается у детей до трех лет, потому что возникает только после длительной (несколько лет) сенсибилизации к пневмококку (крупозная пневмония - инфекционно-аллергическое заболевание).
Симптомы
Возникает неожиданно:
- повышается температура тела до высоких цифр с ознобом,
- появляется устойчивый кашель, интенсивность которого увеличивается и который не поддается лечению противокашлевыми средствами, --
- появляется одышка,
- ребенок может указывать на боль в груди, которая при вдохе резко усиливается,
- очень часто боль иррадиирует (распространяется) в живот, что может симулировать заболевание брюшной полости, '
- рентгеновский снимок позволяет увидеть массивное затемнение в легком.
Что следует предпринять Немедленно обратитесь к врачу.
Внимание!.
Не тратьте времени на растирания и примочки. Не давайте антибиотики без медицинского. предписания.
ПОВРЕЖДЕНИЕ НЕРВА ИЛИ МЫШЦЫ
Нерв и мышца никогда не подвергаются повреждению на всем протяжении.
При очень резком движении может произойти разрыв нескольких мышечных волокон и возникнуть небольшое кровоизлияние.
Симптомы
- Движения вызывают боль.
- Нажатие на мышцу вызывает боль.
Что следует предпринять
Уложите ребенка.
Поставьте на больное место теплый компресс (грелку) или используйте лампу с инфракрасными лучами, соблюдая расстояние и время пользования. При необходимости сделайте несколько сеансов массажа у массажиста.
ПОВРЕЖДЕНИЕ ПОЗВОНОЧНИКА
Важнейший вопрос при травме позвоночника заключается в том: есть ли перелом с повреждением спинного мозга? Такой перелом, затрагивающий один или несколько позвонков, может быть со смещением (это самые опасные .случаи, так как они могут повлечь
паралич или другие неврологические расстройства) или без смещения.
В любом случае необходимо помнить о переломе позвоночника каждый раз, когда ребенок получил сильный удар по спине или затылку. Это может произойти при выполнении упражнения на перекладине, падении с лошади или обычном падении во время игры. Но в первую очередь об этом следует подумать при дорожно-транспортном происшествии, если ребенок, пассажир или пешеход находится без сознания.
Симптомы -
- сильная боль в спине или затылке.
- различные ощущения на уровне нижних конечностей: ползание "мурашек", чувство электрического разряда или вытекания жидкости, иногда полное отсутствие тактильной чувствительности.
- паралич одной или нескольких конечностей. Если ребенок без сознания и видимых признаков перелома позвоночника нет, надо действовать так, словно он существует.
Внимание!
Особенно важно избежать дальнейших осложнений. Не просите лежащего на земле и жалующегося на боль в спине раненого попробовать встать. Не пытайтесь облегчить ему состояние массажем или растиранием. Не двигайте его как попало, особенно не пытайтесь его приподнять на руках.
Что следует предпринять.
- Ребенок в сознании
- Попросите его не двигаться.
- Сохраняйте позвоночник в прямолинейном положении.
- ребенок на боку. Подложите ему под голову подушечку или одежду.
- ребенок на спине: поддерживайте его голову на уровне линии тела.
- ребенок на животе: не прикасайтесь к нему до прибытия скорой помощи.
- Ребенок без сознания '
- Ребенок лежит на боку: положите ему под голову свернутую одежду, чтобы избежать перегиба шеи.
- Ребенок лежит на спине: осторожно поверните ребенка на бок (поверните все тело, поддерживая ребенка за плечо и за бедро), если вас двое, то поддерживайте голову на одном уровне с линией тела. Положите под голову ребенка сложенную одежду или подушечку (толщиною с плечо).
- Ребенок лежит на животе: оставьте ребенка в этом положении, если он дышит свободно и нет рвоты. Если же ребенку тяжело дышать и есть рвота, поверните его набок, соблюдая меры предосторожности, описанные выше.
При необходимости переместите ребенка, чтобы обезопасить его от другой возможной травмы, положите его на спину и осторожно тащите за ноги так, чтобы ребенок скользил по земле, при этом (если возможно) второй человек придерживает голову и шею на одном уровне с телом. Вызовите скорую помощь.
ПОВЯЗКИ
Существует несколько видов повязок:
- Марлевая повязка различных размеров. Используется только один раз.
- Повязка Вельпо разной ширины (от 5, 7 до 10 см). Предназначена для перевязки пупка у новорожденного, для закрепления в неподвижном состоянии сустава (лодыжки, запястья, особенно коле-
на). Может быть использована многократно после стирки (не гладить).
- Холщовые повязки различной ширины. Их используют не столь часто.
- Повязка на конечность
Бинт накладывайте равномерно, без грубых складок.
- Возьмите поврежденную конечность в левую руку, свернутый бинт - в правую.
- Приложите наискось конец бинта на поврежденное место, придерживая его конец большим пальцем левой руки.
- Первый оборот при умеренном натяжении бинта делайте наискось.
- Второй оборот накладывайте перпендикулярно оси конечности так, чтобы крайняя кромка бинта выступала в виде треугольника при 2-м обороте повязки.
- Загните треугольник и сделайте 3-й оборот сверху для закрепления повязки: в этом случае она не будет скользить.
Далее продолжайте накладывать повязку, умеренно натягивая бинт.
- Если поврежденное место шире повязки" наложите ее в виде спирали, каждый раз смещая на 1 -3 см (максимум на 1/3 ширины бинта).
- Окончив перевязку, закрепите конец безопасной булавкой, прихватив 2-3 слоя повязки, или лучше лейкопластырем либо другой липкой тканью.
- Повязка на сустав (локоть, колено, лодыжка)
- 1-й оборот делается над суставом.
- 2-й оборот - наискось (см. рис. рядом: перевязка "черепицей").

Повязка на лодыжку:
первые 2-3 оборота делаются вокруг пятки, затем бинт накладывается на голень и лодыжку в виде "восьмерки", голень при этом фиксируется под прямым углом. 3-й оборот накладывается под суставом.
Следующие обороты делаются поочередно сверху и снизу в форме "восьмерки", После наложения повязки закрепите ее конец над суставом с внешней стороны, чтобы он не натирал ногу.

- Перевязка пальца
Обычная перевязка (марля или бинт Вельпо).
- Начинайте с запястья, поместив край бинта наискось. Сделайте один оборот, загните треугольную часть, которая выглядывает из-под первого оборота и произведите 2-й оборот поверх небольшого загнутого трехугольника (Рис. 1).
- Затем направьте бинт косо вдоль кисти до края пальца, обогните его и сделайте еще 2 или 3 оборота вокруг пальца (рис. 2).
- Верните бинт к запястью, накладывая его в виде спирали все ближе и ближе к запястью (рис. 3).
- Конец повязки оберните вокруг запястья и закрепите его лейкопластырем или безопасной булавкой.
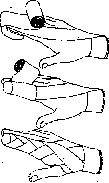
• Трубчатая повязка
Это готовая повязка из эластичного полотна (джерси) или из сетки. Она позволяет легко закрепить бинт на раненом пальце.
Перевязка головы
• В области лба, боковой части и верхней части головы
Положите конец бинта поверх тампона и оберните им
несколько раз голову ото лба к затылку, конец бинта закрепите лейкопластырем или булавкой.
• Область макушки
Перевязывать это место трудно. Ограничимся треугольной "оберткой".
- Возьмите трехугольник из ткани или сделайте его сами, сложив или разрезав большой чистый носовой платок (салфетку) по диагонали.
- Наложите повязку так, чтобы линия сгиба (разреза) проходила по лбу, а треугольная часть накрывала череп. Свяжите оба конца загиба (разреза) поверх угла повязки, который находится на затылке. Можно поступить и наоборот, поместив сложенное или разрезанное основание на затылке, и завязать концы на лбу. Нельзя делать узел на ране.
• Трубчатые повязки, специальные перевязочные средства
Эластичные сетки позволяют легко закрепить повязку в любой части черепа. Можно также использовать широкую трубчатую повязку для руки или бедра, выкроив цилиндр высотой 10-15 см и завязав концы на узел.
ПОДМЫШЕЧНАЯ ВПАЛИНА
• Опрелость
Довольно распространенным состоянием у грудных и маленьких детей является иногда мокнущее покраснение между складками кожи, часто симметричное. Между здоровой и покрасневшей кожей проходит четкая граница, иногда помеченная линией тонких беловатых корочек:
Симптомы
- Чаще всего в обеих подмышечных впадинах, иногда сочетается (у грудного ребенка) с похожими поражениями кожи в складках на шее, за ушами или на ягодицах.
- Температура тела нормальная, аппетит и общее состояние не ухудшаются.
- Кожная инфекция вызвана микробом (стрептококком, стафилококком) или грибком (candida), либо комбинацией их.
Внимание! .
Тальк использовать не обязательно. Следует отказаться от "косметических" ароматизированных и иных смесей с тальком.
Что следует предпринять
- Поражение небольших размеров
Мойте кожу нейтральным (детским), мылом и смазывайте растительными маслами (подсолнечное, обле-пиховое), детским кремом.
- Опрелости распространенные
Лечение должен проводить врач, и оно состоит обычно из сочетания антисептиков или антибиотиков для наружного применения и противогрибковых средств.
Предостережение
Помните о гигиене: тщательное промывание складок кожи и особенно тщательное просушивание предотвратит всякую мацерацию (мокнутие с последующим отслоением кожи).
• Острая инфекция
Более или менее сильная припухлость в подмышечной впадине, вызывающая острую боль, особенно при
соприкосновении с одеждой либо во время трения, вызванного движениями рук.
Симптомы.
Кожа красного цвета, повреждена в болезненном месте. Инфекция может находиться:
• Под кожей
Речь идет об абсцессе, появившемся из-за ссадины или маленькой незаметной ранки.
• В лимфатических узлах
Инфекция сосредоточена в инфицированной ране или в гнойничке на руке и распространилась до лимфатических узлов подмышечной впадины, представляющих собой первый защитный барьер по ходу лимфатических сосудов.
• В потовых железах
Инфекции способствует мацерация кожи, вызванная обильным потовыделением. Часто наблюдается в период полового созревания и после него.
Что следует предпринять
Необходимо немедленно обратиться к врачу, потому что обычных средств (антисептический раствор, мазь с антибиотиком), как правило, недостаточно за исключением случаев слабо выраженного воспаления. Лечение антибиотиком (прием внутрь или в инъекциях) необходимо, чтобы избежать распространения инфекции на всю подмышечную впадину, что потребует хирургического вмешательства. Избегайте применять мазь, она способствует мацерации кожи.
• Поверхностная рана (явно . ограниченная кожей)
Смажьте рану перекисью водорода или водкой. Наложите на нее несколько стерильных тампонов:
Подвяжите руку к груди.
Отведите ребенка к врачу, чтобы убедиться в безопасности раны и избежать инфекции.
• Глубокая рана (прокол, падение на битое стекло или на большой гвоздь и т, д.)
Не теряйте времени, пытаясь очистить рану: это бесполезно и опасно.
Наложите несколько стерильных тампонов (чистый кусок материи) на рану.
Срочно вызовите скорую помощь или отвезите ребенка в больницу.
При сильном кровотечении (непрерывном, или бьющим струёй фонтаном) всю дорогу зажимайте рану тампоном.
ПОКРАСНЕНИЕ ЯГОДИЦ
Покраснение ягодиц (опрелости) у новорожденного и грудного ребенка - чрезвычайно банальный и частый случай, вызванный, в частности, мацерацией кожи при соприкосновении с мочой или испражнениями, присоединением бактериальной или грибковой инфекции.
Появляясь, главным образом, после поносов или во время прорезывания зубов (см.: ЗУБЫ), опрелости иногда держатся длительное время без явной причины.
Симптомы
• На начальной стадии появляются:
Небольшие розовые пятна, которые могут сливаться, не образуя четких границ. Кожа принтом становится красной, блестящей; в отдельных местах появляются мелкие пузырьки, лопаясь, они вызывают мокнутье. Патологический процесс при этом затрагивает только верхний слой кожи. ;,; ,
• Если процесс продолжается
Красные пятна распространяются на промежность, половые органы, лобок и верхнюю часть бедер, паховые складки. На красном фоне могут появляться трещины и эрозии (дефекты рогового слоя кожи);
Поскольку красные пятна провоцируются контактом с бельем и раздражением бедер, они имеют характерное расположение в виде буквы W (у девочки), достигая больших половых губ и верхней части бедер. Если повреждения незначительны по размерам, ребенок не реагирует на эти пятна, только туалет или пеленание явно вызывают приступы плача. При значительных повреждениях ребенок часто плачет (особенно при мочеиспускании или оставаясь долгое время в мокрых пеленках).
Что следует предпринять
Если красные пятна уже появились, делайте следующее:
Прикладывайте к пятнам 2 раза в день растворы кра-сителей (водный раствор метиленовой сини, бриллиантовой зелени).
Меняя белье, накладывайте защитный крем (паста Лассара), перемешивая его прямо на коже с противо-грибковой мазью' (нистатиновая мазь). Смазывайте также прокипяченным растительным маслом (оливковое, облениховое), масляным раствором витамина А. Если краснота распространилась по телу и держится больше 4-5 дней, если она появляется вновь или осталась в складках шеи, подмышками, за ушами:
немедленно предупредите врача. ,
Профилактика.
- Если вы используете обычное стиранное белье
- Выбирайте хлопчатобумажные изделия, а не из синтетического волокна.
- Меняйте белье чаще (минимум после каждого кормления), как только оно становится мокрым.
- Стирайте его детским мылом (не стиральным порошком).
- Не пользуйтесь никакими веществами для полоскания.
- Проглаживайте белье горячим утюгом, особенно если у ребенка уже появилась краснота.
- Если вы пользуетесь -"готовыми^ наборами или одноразовыми пеленками:
- Меняйте их чаще.
- Избегайте синтетических пеленок.
- В обоих случаях
- При пеленании мойте ягодицы ребенка детским мылом.
- Если ягодицы запачканы калом, старайтесь реже применять жидкое мыло, которое является слишком сильным детергентом.
- Меняя белье, применяйте непроницаемую для воды мазь, чтобы предохранить ягодицы (детский крем, паста Лассара).
ПОЛИЭТИЛЕНОВЫЕ МЕШКИ
Эти мешочки, которыми обычно пользуются для упаковки различных продуктов, нельзя ни в коем случае оставлять под рукой у детей.
Ребенок, балуясь, засовывает голову в мешок (в отдельных случаях при помощи другого ребенка) и быстро задыхается, как только мешок прилипает к его лицу под действием статического электричества.
Что следует предпринять
Снимите как можно скорее мешок. Если ребенок уже не дышит, положите его на спину. Откиньте голову к спине, начните делать искусствен-ное-дыхание "изо рта в рот", если возможно, обхватите своими губами нос и рот ребенка.
Вводите воздух медленно, не суетясь.
Делайте искусственное дыхание до тех. пор, пока не
появится дыхание у ребенка.
Предупреждение •
- Не оставляйте ни одного мешка в доступном ребенку месте.
- Прежде чем выбросить мешок, скрутите и завяжите его узлом.
ПОНОС
В течение первых четырех недель жизни появление поноса может быть вызвано различными причинами. Действительно, речь может идти о кишечной инфекции или о неприятии организмом одного из компонентов пищи, или о неправильной диете. Понос может быть также признаком инфекции общей (бактериальной или вирусной) или локализованной вне пищеварительных органов (например, в дыхательных путях или ЛОР-органах).
• Понос у новорожденного (до 1 месяца)
В каких случаях можно говорить о поносе?
• Новорожденный ребенок на грудном вскармливании
Нормальный стул может меняться. Иногда он бывает после каждого кормления. Он кашицеобразный, золотисто-желтый (имеет вид. взбитого яйца) и быстро становится зеленоватым. Зеленоватый цвет кала - это нормальное явление.
Иногда новорожденный испражняется только один раз в день, но стул никогда не бывает твердым (часто при этом у матери наблюдается запор).
Тем не менее иногда жидкий стул, не будучи патологическим, может беспокоить родителей (это касается жидких испражнений, которые появляются сразу же после (или во время) каждого кормления новорожденного, аппетит, поведение и состояние которого остаются нормальными). В частности, ребенок постоянно набирает массу тела.
• Новорожденный на искусственном вскармливании
Стул может быть после каждого кормления (молоко приближено по составу к женскому), однако обычно стул бывает от 1 до 3 раз в день, желтого цвета (иногда зеленоватого), гомогенной консистенции.
Симптомы
Итак, понос - это выделение жидких испражнений более часто, чем обычно. В некоторых случаях испражнения представляют собой только окрашенную воду и проходят незаметно, так как их путают с" мочой. Они обильно смачивают пеленку.
Что следует предпринять
Возникновение поноса у новорожденного должно повлечь за собой осмотр у врача. А пока:
• Новорожденный ребенок нагрудном вскармливании
Продолжайте кормление грудью (но исключите из рациона искусственные молочные смеси в качестве докорма). Часто поите ребенка между кормлениями.
• Новорожденный ребенок на искусственном вскармливании
Замените молоко да тот же объем соевого молока или безлактозной смеси. Давайте больше пить.
• Во всех случаях
• Взвесьте раздетого ребенка перед кормлением ч отметьте массу его тела. •
• Исключите из питания фруктовые соки, а также мучные добавки.
• Если у ребенка рвота
Немедленно замените кормление из бутылочки кормлением из ложки (1 чайная ложка каждые 2 минуты). В зависимости от того, какую пищу принимает ребенок, давайте ему рисовый отвар, соевое молоко. Немедленно вызовите скорую помощь.
• Понос у ребенка раннего возраста (от 1 месяца АО трех лет)
Как и у новорожденного, понос может быть обусловлен различными причинами. Наиболее часто речь идет о кишечной инфекции, вызываемой микробами или вирусами. Иногда понос является только симптомом общей (лихорадка с сыпью и др.) или локализованной инфекции (ринофарингит, ангина, отит). Реже понос может быть следствием неправильного кормления ("ненасытный" грудной ребенок, которому родители по своему усмотрению увеличивают количество молока и муки). Наконец, некоторые лекарства могут вызвать понос, который обычно не опасен. К самым распространенным относятся лекарства на основе железа. Они вызывают черноватый, чаще всего нормальный стул, однако иногда он бывает и очень жидким. Жидкий стул может вызвать применение антибиотика эритро-мицина: дача последнего должна быть немедленно прекращена.
• Простой понос
Симптомы
Речь идет о жидком стуле у ребенка раннего возраста, общее состояние которого хорошее.
- Он продолжает принимать пищу.
- Повышения температуры тела нет (или она невысокая).
- Поведение ребенка нормальное (сонливости нет).
Что следует предпринять
- Грудной ребенок до 4 месяцев
- Кормится грудью:
Продолжайте кормление грудью. Исключить из рациона кормящей грудью отдельные продукты (например, острые блюда, какао, шоколад, цитрусовые и др.), с приемом в пищу которых матерью у ее ребенка можно связать появление поноса.
- Получает смешанное питание (грудь + искусственное молоко).
Продолжайте кормить грудью. Замените молоко в бутылочке на равный объем или чуть меньше соевого молока или безлактозной смеси.
- Питается. из бутылочки.
Немедленно прекратите давать любое молоко, замените его соевым молоком или другой безлактозной смесью.
Во всех случаях обратитесь к врачу. Прекратите давать апельсиновый сок; исключите лекарства, о которых известно, что они могут вызывать понос (соли железа, эритромицин, применяемые против запоров).
- Ребенок старше 5 месяцев
Молоко поменяйте на соевый заменитель в том же объеме или чуть меньше либо на кашу из рисовой муки, приготовленную на подслащенной или неподслащенной воде.
Замените фрукты на протертое яблоко или компот, либо на айвовое желе. Исключите мясо. Обратитесь к врачу.
• Сильный понос
Тяжелый понос может начаться внезапно или после поноса в течение короткого периода, когда он, казалось, не вызывал опасения.
Симптомы
- Температура тела 38° и выше.
- Жидкий стул с обильными, очень жидкими (много раз в течение нескольких часов) испражнениями, льющимися из пеленок, иногда настолько жидкими, что их можно принять за мочу.
- Сначала редкая, затем учащающаяся рвота (иногда сразу частая): ребенка вырывает всей съеденной им пищей.
- Быстрое ухудшение общего состояния. Цвет лица становится бледным, ребенок теряет упитанность, отказывается принимать пищу или же только пьет, после чего начинается рвота.
Что следует предпринять
Срочно вызовите скорую помощь или доставьте ребенка прямо в больницу, В ожидании медицинского осмотра или в дороге:
Не давайте молоко и свежемолочные продукты.
Не давайте фруктовый сок.
Дайте ребенку: рисовый отвар, подслащенную воду.
- Так называемые токсические поносы (токсикоз)
Речь идет о тяжелых поносах со рвотой. Они приводят к обезвоживанию организма и вызывают расстройство мозговых функций, обычно случаются в возрасте до 2 лет. В большинстве своем они вызываются инфекцией (заболевание кишечника или другого органа) и возникают главным образом в теплое время года и при некоторых температурных условиях (перегревание). - и ,i -и
Симптомы
- Сильный понос, жидкие испражнения часто следуют одно за другим.
- Рвота всей съеденной пищей.
- Цвет лица меняется: оно становится серым. Вокруг глаз появляются темные круги.
- Ребенок вял, сонлив и все меньше и меньше реагирует на происходящее вокруг.
- Симптом наиболее характерный - ребенок закатывает глаза, тогда как веки оставляет открытыми.
Что следует предпринять
Нельзя терять ни минуты. Вызовите скорую помощь или как можно скорее доставьте ребенка в больницу. Давайте подслащенное питье из ложки.
Внимание!
Не кормите молоком из бутылочки.
- Понос у ребенка дошкольного возраста
Его причины разнообразны.
- Заражение кишечника микробом (стафилококк, дизентерийная палочка, сальмонелла). Понос возникает обычно в летнее время.
- Вирусом (вирус ЭКХО, аденовирус) может быть поражен не только кишечник, но и весь организм. Понос является основным симптомом, однако кроме того повышается температура тела, появляются раздражение горла, выделения из носа. Поносы, вызванные вирусом, возникают в любое время года.
- Неправильное питание редко бывает причиной поноса, хотя такие случаи возможны, в частности, избыточное употребление в пищу фруктов провоцирует обычный лоное без ухудшения ^збщего состояния.
Инфекционные поносы бывают разных видов и различной степени тяжести.
- Несильный понос
Симптомы
- У ребенка случаются жидкие испражнения в течение дня, но он ест нормально, его не рвет, он не жалуется на боли в животе, температура тела нормальная.
Что следует предпринять
Не давайте ребенку свежих фруктов и овощей. Дайте хорошо проваренный рис, тертые яблоки, манную кашу на воде, белый сухарик с чаем. Не давайте молока. . -Если понос продолжается больше 12 часов и становится сильнее - предупредите врача.
Внимание!,
Не давайте молока и молочйых изделий, пока испражнения жидкие. Никаких фруктовых соков.
- Сильный понос (острый энтерит)
Симптомы
Часто появляются внезапно вместе с повышением температуры тела. Испражнения очень жидкие, с примесью слизи, иногда крови.
- Частая рвота: в организме ребенка не задерживается ни пища, ни жидкости:
- Общее состояние вызывает тревогу: бледность, сильная утомляемость, рот и язык сухие, сонливость.
Что следует предпринять Срочно вызовите скорую помощь.
Исключите из питания молоко, свежемолочные про-.дукты, фруктовые соки, фрукты. Прекратите потребление лекарств, Содержащих железо.
Давайте пить подслащенные напитки, овощной бульон с ложечки.
Внимание!
Не давайте кишечных антибиотиков и антисептиков, которые могут осложнить бактериологический анализ кала.
ПОРАЖЕНИЕ ЭЛЕКТРИЧЕСТВОМ
Тяжесть последствий при несчастном случае зависит от источника тока.
Высокое напряжение: чрезвычайно опасно и зачастую приводит к смертельному исходу. Низкое напряжение (220 V); тяжесть поражения током возрастает в зависимости от обстоятельств. Она высока, если зона контакта влажная (вода, пот, слюна), ребенок босой, почва влажная. Имеют значение величина поверхности и время контакта (легкое касание проводки или, наоборот, ребенок взял оголенный провод руками или засунул его в рот). См. ПРОФИЛАКТИКА.
• Легкое поражение электрическим ' током
Симптомы
- Ребенок почувствовал сильный удар током. Он плачет, находясь вблизи от розетки или электрического провода, либо кричит, его рука "приклеилась" к розетке или проводу. И в первом и во втором случае поражены мышцы, "сведенные" электрическим разрядом, но второй случай гораздо опаснее первого. Ребенок дышит (плачет или кричит), как обычно.
Что следует предпринять
• Ребенок не находится в контакте с источником тока
Успокойте его. Проверьте, есть ли ожоги (см. ниже). Покажите ребенка врачу.
• Ребенок "приклеена к источнику тока
Отключите ток или разъедините ребенка и источник электричества при помощи непроводника (ручка метлы, скалка для теста, книга, свернутая газета). Успокойте ребенка.
Убедитесь, нет ли ожога (см. ниже). Покажите ребенка врачу. -
• Особые случаи
Если удар током произошел над землей (например, ребенок добрался до люстры), необходимо предвидеть, что при обесточивании сети он упадет.
Помните
Выключатель должен быть всегда под рукой и ни в коем случае где-то в глубине стенного шкафа за складом коробок, бытовых инструментов и других предметов!
• Смерть от электрического тока Симптомы
- Внезапная потеря сознания вблизи источника тока (удлинителя) или металлической канализации, находящейся с источником тока (мойка + бытовой электроприбор).
Что следует предпринять.
Прервите цепь или уберите провода из рук ребенка. 'Если у ребенка палец фиксирован на выключателе (цепь замкнута), уберите руку (или ребенка) при помощи предмета, не проводящего электричество (ручка веника, скалка для теста). Вызовите скорую помощь.
- У ребенка синее лицо
- Он не дышит, но прощупывается пульс и, главным образом, слышны шумы сердца.
- Делайте искусственное дыхание "изо рта в рот" до появления самостоятельного дыхания или прибытия скорой помощи.
- У ребенка мертвенно бледное лицо
- Он не дышит, удары сердца (и пульс) не ощущаются.
- Сделайте резкое надавливание кулаком в области основания грудины прямо над желудком.
- Сделайте массаж сердца (см. ОБМОРОК ОТ ХОЛОДНОГО КУПАНИЯ, ИСКУССТВЕННОЕ ДЫХАНИЕ "ИЗО РТА В РОТ" вместе с искусственным дыханием).
- Be всех случаях не теряйте самообладания. Не обращайтесь за помощью, оставив ребенка без ухода или, что еще хуже, "приклеенного" к источнику тока.
Внимание!
Когда ребенок пришел в сознание,.не позволяйте ему вставать и наблюдайте за ним,", пока не прибудет помощь, от которой нельзя отказываться, так как может возникнуть второй обморок (обычно он гораздо тяжелее первого).
- Ожог от электричества
Серьезность ожога абсолютно не зависит от его внешнего вида. .
Симптомы.
- Одна или две сероватые точки диаметром в несколько миллиметров, расположенные в зоне контакта с источником тока (на пальце или ладони).
- Ощущение онемения, трудно двигать частью пораженной конечности.
Что следует предпринять
Как только состояние ребенка улучшится, покажите его врачу, потому что ожог под кожей поражает нервы, мышцы и сухожилия.
- Чрезвычайно опасный случай
Ожог рта (ребенок взял контакт или электрические провода в рот).
Внешне безобидный ожог может вызвать паралич языка или омертвение мышц гортани и глотки (языка, голосовых связок) и пищевода. Вызовите скорую помощь, чтобы немедленно доставить ребенка в ближайшую больницу.
ПОСУДА (ВЕЩЕСТВА ДЛЯ)
См. ОТРАВЛЕНИЕ ПЕНЯЩИМИСЯ СРЕДСТВАМИ.
ПОТЕРЯ СОЗНАНИЯ
(ОБМОРОК)
Потеря сознания чаще всего неполная, с ослаблением дыхания и сердечной деятельности, возникает неожиданно и длится лишь несколько секунд. Необходимо различать легкий обморок, при котором дыхание и сердечная деятельность более или менее
сохранены, и тяжелый обморок, когда дыхание и сердцебиение отсутствуют или сильно ослаблены. Случаи потери сознания -обусловлены внезапным уменьшением кровоснабжения мозга из-за изменения артериального давления или сердечного ритма. Обычно они вызваны отрицательными эмоциями (страхом, видом крови) или сильной болью (травмой) и появляются внезапно, когда человек стоит или сидит. В редких случаях это может быть недовольство (см.: СПАЗМЫ ПРИ РЫДАНИИ). В других случаях ребенок может внезапно потерять сознание, если он проглотил лекарство без ведома родителей. У грудного ребенка или ребенка старшего возраста возможна потеря сознания при высокой температуре тела.
Симптомы
Их могут легко определить родители или сам ребенок.
- Внезапное сильное побледнение.
- Потливость: лоб и руки становятся влажными.
- Звон или жужжание в ушах.
- Головокружение или впечатление, что все "плывет". -
- "Мурашки" на губах, руках.
- Иногда этих симптомов может не быть. Ребенок упал. Его мышцы расслаблены, тело обмякло, лицо бледное, руки холодные, дыхание неглубокое.
- Сердцебиение и пульс едва прощупываются.
- Глаза закрыты или приоткрыты, зрачки расширены.
Что следует предпринять.
• При первых симптомах Уложите ребенка.
Расстегните одежду (воротничок, рубашку, пояс).
Успокойте ребенка. Дайте пить.
• При потере сознания
Расстегните одежду. Похлопайте по лицу ладонями или смоченным в холодной воде носовым платком. Дайте понюхать тампон, смоченный уксусом или нашатырным спиртом.
• Если ребенок через несколько минут не пришел в сознание
Срочно вызовите скорую помощь.
Внимание!.
Не отчаивайтесь, не нервничайте, иначе придется заниматься и вами, это не поможет делу. Но и не считайте простым безобидным обмороком:
- потерю сознания ребенком до трех лет (исключая детский спастический плач), скорее всего, такая потеря сознания сопровождается судорогами.
- потерю сознания вблизи от электрического разъема или подключенного к сети электрического провода, либо рядом с токсичным веществом.
- потерю сознания без видимой причины.
• При тяжелом обмороке
Симптомы
Потеря сознания с остановкой дыхания и сердцебиения (пульс не прощупывается, ухо, приложенное к груди;' не воспринимает -шумов сердца).
Что следует предпринять
(до прибытия помощи).
Почистите рог. Положите ребенка (см.: БЕЗОПАСНОЕ ПОЛОЖЕНИЕ)на левый бок, голова лежит на подушечке или сложенной одежде. Проводите дыхание &;lt;рот в рот" и наружный МАССА5Й СЕРДЦА (см.).
ПРЕДУПРЕЖДЕНИЕ ДОМАШНИХ НЕСЧАСТНЫХ СЛУЧАЕВ
Как это ни парадоксально, но именно дома ребенок дошкольного возраста больше всего подвергается опасности несчастного случая. В самом деле, здесь он проводит все время, здесь его подстерегает больше всего опасностей, зависящих от возраста и развития.
•Опасности, подстерегающие младенца
Удушье может произойти, если он спит на слишком толстой и мягкой подушке. У ребенка не должно быть подушки или она должна быть плоской. Удушье возможно при попадании в дыхательные пути молока, когда младенец берет плохо подогнанную соску или срыгивает, особенно если он предрасположен к рвотам и срыгиванию.
Ожоги во время наспех приготовленной ванны или купания в случайно попавшихся под руку неприспособленных емкостях.
Наконец, как только младенец .научится поворачиваться, самым распространенным случаем становится падение со стола для пеленания или со стула. Кроватку следует тщательно приготовить, непромокаемый матрас должен быть достаточно жестким, не кладите в кроватку подушку (или положите ее очень плоскую). Кота, который может лечь на лй'ц'6"ребенка, находясь в его кроватке и удушить его, следует удалить из спальни.
Давать бутылочку с соской должна мать или опытный человек, а не маленький неопытный ребенок. Бутылочка никогда не должна закрепляться между прутьями кроватки, чтобы ребенок мог взятьее сам! Не следует укладывать спать или оставлять без присмотра "несрыгнувшего" ребенка, особенно если у него есть такая склонность. Лучше положить его спать не в горизонтальное, а в наклонное положение, для чего подложите под матрас подушку. Купать ребенка нужно, приняв элементарные меры предосторожности (кран с горячей водой должен быть закрыт и не "капать"; температура воды проверена рукой, а лучше специальным термометром). Не следует ставить тазы на раковину или кухонную плиту.
Остерегайтесь розеток и электрических проводов. Стол для пеленаний по возможности придвиньте к стене, не оставляйте ребенка одного даже на несколько секунд, всегда придерживайте его рукой. Предметы туалета не должны находиться на столе для пеленаний. Не давайте ребенку брать в руки тюбики с кремом, пузырьки с лосьонами, коробочки с тальком (опасность отравления или удушья). Не давайте их и он будет спокоен!
• Опасности, подстерегающие маленьких детей до года
Как только ребенок научится стоять или ползать на четвереньках, опасности увеличиваются. Кровать должна иметь достаточно высокие решетки, чтобы предупредить падение. Этого не всегда бывает достаточно (проворные дети), следует предвидеть возможность падения, чтобы его смягчить, положите подушки или, по крайней мере, толстый ковер. Ни в коем случае нельзя поддерживать ребенка ремнями или ремнями "безопасности" (опасность странгуляции - удушения за шею).
Высокий стул должен быть устойчив. Его никогда не следует ставить вблизи нагревательных приборов, у источника горячей воды (или электрической установки). Ребенка нужно пристегнуть ремнями безопасности и не оставлять надолго без присмотра.
• Кухня, ванная, туалет
Все продукты бытового назначения следует складывать на верхних полках и никогда не хранить под раковиной.
Пузырьки с очистителями и бачки с водой для стирки не должны быть доступны ребенку (стоять на полу или на нижней полке).
Удалители накипи не следует ставить у ванны. Дезодорирующие средства также должны быть недоступны для ребенка.
Лекарства следует хранить в ящике, недосягаемом для ребенка, или запирать на ключ. Они должны быть рассортированы так, чтобы избежать ошибок (лекарство для ребенка старшего возраста дается малышу). Желательно на каждом флаконе написать имя человека, которому оно предписано, а также дозы применения.
Особо опасные лекарства следует хранить на полке под замком. Каждый пузырек должен быть закрыт, таблетки оставаться в пластмассовых упаковках, если они в россыпь, то в коробках, скрепленных скотчем (клейкой лентой).
Пустые полиэтиленовые мешки следует завязать или разорвать, но никогда не оставлять под руками у ребенка (См: ПОЛИЭТИЛЕНОВЫЕ МЕШКИ). Кухонные приборы должны быть отключены и не доступны для ребенка.
Ножи, вилки, режущие предметы следует держать в месте, недосягаемом для ребенка. Крупные холодильники должны быть без автоматического замка. "&; противном случае их следует запирать на замок, чтобы ребенок не смог ими пользоваться (он может закрыться извнусри или его там могут запереть более старшие дети). Ставить кастрюли на плиту необходимо ручкой к стене. В ванной комнате кладите нескользкие ковры, никогда не оставляйте маленького ребенка там без присмотра.
Рядом с ребенком не должно быть никаких розеток, выключателей, проводов или электрического оборудования.
Шампуни и предметы для туалета следует сложить в ящик или на полочки, недоступные ребенку.
• В доме
Во всех комнатах необходимо предпринять меры по защите от поражения электрическим током (см. следующую статью).
Выходы на лестницу ограждаются безопасными барьерами.
Окна, доступные для ребенка, следует оснастить цепочками.
Балконы должны быть зарешечены, чтобы ребенок не мог перелезть, следует убрать с балкона столы, стулья и горшки с цветами, чтобы он не использовал их в качестве подставки.
Снотворные и противозачаточные средства не оставляйте в ящиках ночного столика. Чемоданы и сейфы нужно запереть на ключ или на замок, а предметы, которыми их можно открыть, спрятать.
Дети не должны иметь возможность свободно попасть в гараж, прачечную, мастерскую, на чердак, в оранжерею или пристройку в саду.
• Игрушки
Часто являются причиной трагедий, которые можно предупредить. По законодательству производители и импортеры игрушек обязаны указывать срок, после которого игрушки становятся опасными. Эти указания необходимо строго соблюдать. Между тем обычно безопасная, в хорошем состоянии игрушка может стать опасной при повреждении -
разогнутыми кусками жести можно поранить, защемить пальцы, губы и язык ребенка. Тонкие и жесткие пластмассовые изделия разбиваются на острые, режущие куски. Конструкторские наборы, шашки, шарики и бисер, а также кнопки-застежки для одежды опасны для детей до 6 лет, они могут их проглотить, вдохнуть, засунуть себе в нос или в уши.
Игрушки, набитые волокном или опилками, иногда маленькими пластмассовыми шариками (реже стеклом), могут незаметно распороться и стать ядовитыми и опасными.
Фломастеры и краски, которыми пользуются взрослые, бывают иногда ядовитыми (а пятна, оставленные ими, часто не выводятся). Только предметы, изготовленные для детей, не представляют никакой опасности.
Игровыми моделями (химия, электричество - см. соответствующую статью, паровая машина, уменьшенная модель двигателя), как и орудиями стрельбы (карабин, стрелы), старшие дети могут пользоваться только под наблюдением взрослого.
ПРЕДУПРЕЖДЕНИЕ ДОРОЖНО-ТРАНСПОРТНЫХ ПРОИСШЕСТВИЙ
Следует рассмотреть два вида. Первый заключается в том, чтобы избежать происшествий, жертвой которых может стать ребенок-пешеход; другой направлен на предупреждение несчастных случаев (а также их последствий) с ребенком-пассажиром.
• Ребенок-пешеход
Правила безопасности маленького ребенка хорошо известны родителям. Несмотря на их очевидность, будет полезно напомнить, что нельзя оставлять без присмотра маленького ребенка на тротуаре или у дороги с интенсивным движением. Присмотр за ним ребенка более старшего возраста не является достаточной гарантией. В самом деле, невозможно рассчитывать на постоянное внимание даже ребенка более старшего возраста, который сам хочет поиграть; такая ответственность слишком тяжела для него.
С ребенком старшего возраста все обстоит по-другому. Он не всегда находится под присмотром взрослого (впрочем, постоянный присмотр и нежелателен). Самое лучшее средство предупреждения происшествий заключается в том, чтобы знать правила движения, в частности, определять переход дороги, уметь пользоваться безопасными переходами, различать регулировочные огни и т.д. Надо сказать, что умение разбираться в регулировочных цветах светофора все же не гарантирует безопасности ребенка. В самом деле, он не всегда может точно рассчитать время, необходимое для перехода дороги, или предугадать невнимательность некоторых взрослых водителей.
В случае если ребенок вынужден отправиться в дорогу ночью, следует принять еще более строгие меры предосторожности. Необходимо одеть его в яркую цветную одежду, которая хорошо видна издалека, в известных случаях следует сделать нарукавную повязку или прикрепить, на портфель отражающие ленты.
• Ребенок-пассажир